Los pacientes pueden presentar fiebre, dolores de cabeza y de espalda, dolores musculares y ganglios inflamados Una vez que pasa la fiebre aparece la erupción cutánea que puede constar de una o múltiples lesiones. Estas lesiones se localizan en las zonas genital, perineal o perianal, así como en la boca y los ojos. Ante síntomas, acudir a la consulta con mascarilla y con ropas que cubran las lesiones.
El informe de la OPS/OMS de Vigilancia, investigación de casos y rastreo de contactos para viruela símica destaca que, desde mayo del 2022, el número de casos de viruela símica notificados en todo el mundo ha ido aumentando de modo constante, y son muchos los países que han comunicado su primer caso de viruela símica. La Organización declara que es la primera vez que se produce transmisión comunitaria sostenida de la enfermedad en regiones situadas fuera del África occidental o central.
El período de incubación de la viruela símica oscila entre 5 y 21 días.
Fases de la enfermedad
La fase inicial de la enfermedad dura de 1 a 5 días, los pacientes pueden presentar fiebre, dolor de cabeza (cefalea), dolor de espalda, dolores musculares (mialgias) y ganglios aumentados (linfadenopatías).
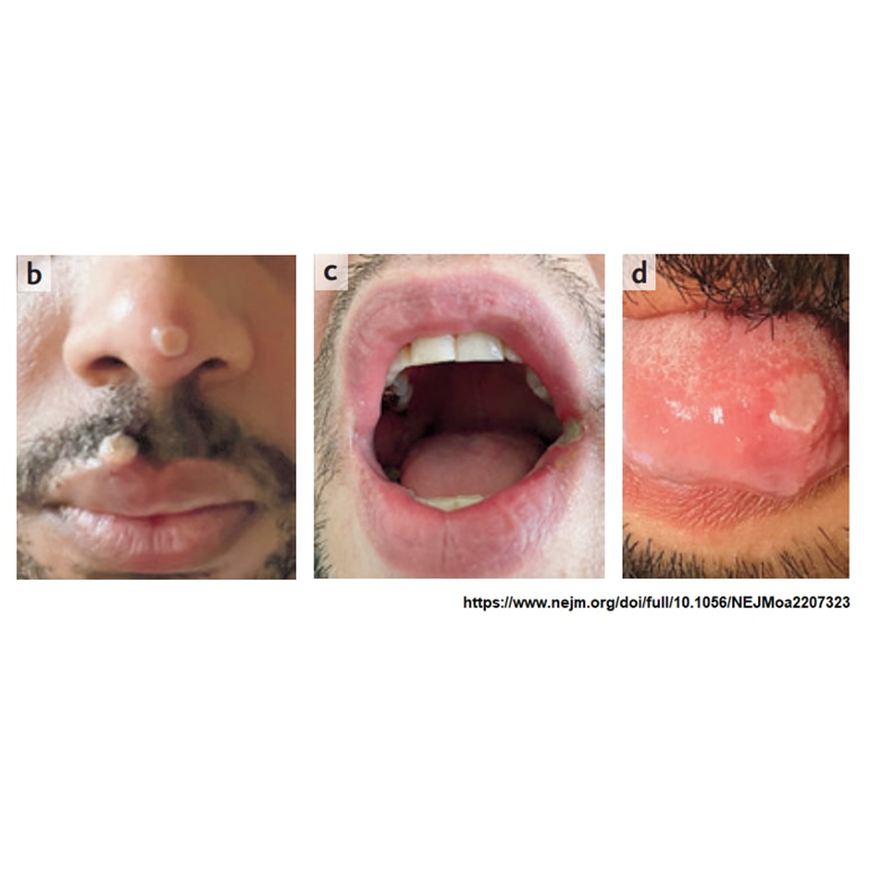
Después que la fiebre haya cedido se activa la segunda fase; se caracteriza por la aparición de una erupción cutánea o mucosa, que puede constar de una sola lesión o de múltiples lesiones. Estas lesiones suelen progresar en forma de máculas, pápulas, vesículas y pústulas, hasta la formación de costras y descamación en un plazo de 2 a 4 semanas.
A menudo estas lesiones se localizan en las zonas genital, perineal o perianal, así como en la boca y los ojos.
El dolor y la hemorragia anorrectales se han descrito asimismo con más frecuencia en el brote actual.
Las linfadenopatías siguen siendo un rasgo frecuente, que suele aparece pronto en el curso de la enfermedad.
Transmisión de persona a persona
Puede producirse por contacto directo con las lesiones infecciosas de la piel o las membranas mucosas o con los líquidos y secreciones de las lesiones, incluye el contacto cara con cara, piel con piel, boca con boca o boca con piel, y a través de gotículas respiratorias (posiblemente también por aerosoles de corto alcance que requieren un contacto estrecho prolongado). El virus penetra en el organismo a través de la piel lesionada, las superficies mucosas (p. ej., mucosas bucal, faríngea, ocular, genital o anal) o las vías respiratorias.
El período contagioso puede variar; se considera contagioso desde que aparecen los primeros síntomas hasta que las lesiones cutáneas hayan formado costra, la costra se haya desprendido y se haya formado piel nueva debajo.
La transmisión también puede producirse desde el entorno a las personas a través de prendas de ropa o sábanas contaminadas que contengan partículas cutáneas infecciosas. Si se sacuden, estas partículas pueden dispersarse en el aire y ser inhaladas, depositarse sobre la piel o las mucosas lesionadas, y dar lugar a la transmisión y la infección.
Aun cuando se ha hallado el virus en el semen de los pacientes afectados, no está claro aún qué papel desempeña la transmisión sexual a través de los líquidos seminales. Durante el embarazo, el virus puede atravesar la placenta y causar exposición intrauterina del feto e infección congénita del recién nacido.
A tener en cuenta
La aparición repentina de la viruela símica en países donde esta enfermedad nunca se había notificado, o donde en los últimos años solo hubo casos relacionados con viajes hacia o desde el África occidental, es algo inesperado. La transmisión, inicialmente amplificada por los viajes y reuniones en diversos países, ha sido sostenida entre los hombres que tienen relaciones sexuales con hombres, y este grupo constituye en la actualidad el de mayor riesgo de infección. La mayoría de los casos notificados no han presentado un cuadro grave, han precisado de hospitalización para aliviar el intenso dolor.
¿Qué hacer si hay sospecha de viruela símica?
La investigación de dicho caso debe consistir en: exploración clínica del paciente con el equipo de protección personal (EPP) adecuado; interrogatorio al paciente sobre posibles fuentes de infección; y obtención y envío de muestras de forma segura para su análisis en el laboratorio con el fin de confirmar o descartar la presencia del virus de la viruela de mono MPXV.
Cuando se detecte un caso sospechoso, debe iniciarse la identificación y rastreo de los contactos.
Caso sospechoso, confirmado y probable
Caso sospechoso: es considerado a toda persona que ha sido contacto de un caso probable o confirmado de viruela símica en los 21 días anteriores a la aparición de signos o síntomas: fiebre (>38,5 °C), cefalea (dolor de cabeza), mialgia (dolor muscular), dolor de espalda, debilidad profunda o cansancio (fatiga), o una persona que presenta erupción cutánea aguda inexplicable.
La erupción cutánea puede incluir una única lesión o lesiones múltiples en la región anogenital o en cualquier otra parte del cuerpo.
Caso probable: Una persona que presenta una erupción cutánea aguda inexplicable, lesiones mucosas o linfadenopatías (aumento de tamaño de uno o varios ganglios linfáticos). La erupción cutánea puede incluir una única lesión o lesiones múltiples en la región anogenital o en cualquier otra parte del cuerpo. Las lesiones mucosas pueden ser una o varias lesiones bucales, conjuntivales, uretrales, peneanas, vaginales o anorrectales. Las lesiones anorrectales pueden manifestarse también como inflamación anorrectal (proctitis), dolor o hemorragia.
Caso confirmado: Una persona con infección por el virus de la viruela símica confirmada en el laboratorio mediante la detección de secuencias específicas de ácido desoxirribonucleico (ADN) viral, ya sea mediante reacción en cadena de la polimerasa (PCR) en tiempo real o secuenciación.
Caso descartado: Un caso sospechoso o probable con resultado negativo para el MPXV en las pruebas de PCR o de secuenciación a partir de exudado de las lesiones, muestras de piel o costras. Por el contrario, un caso probable detectado de forma retrospectiva y para el cual no puedan analizarse ya las lesiones de forma adecuada (es decir, después de que se hayan desprendido las costras) ni haya ninguna otra muestra positiva en una prueba de PCR, continuaría clasificado como un caso probable. Un caso sospechoso o probable no debe descartarse en función de un resultado negativo en una muestra de exudado bucofaríngeo, anal o rectal.
Fuente: OPS/OMS
Vigilancia, investigación de casos y rastreo de contactos para viruela símica