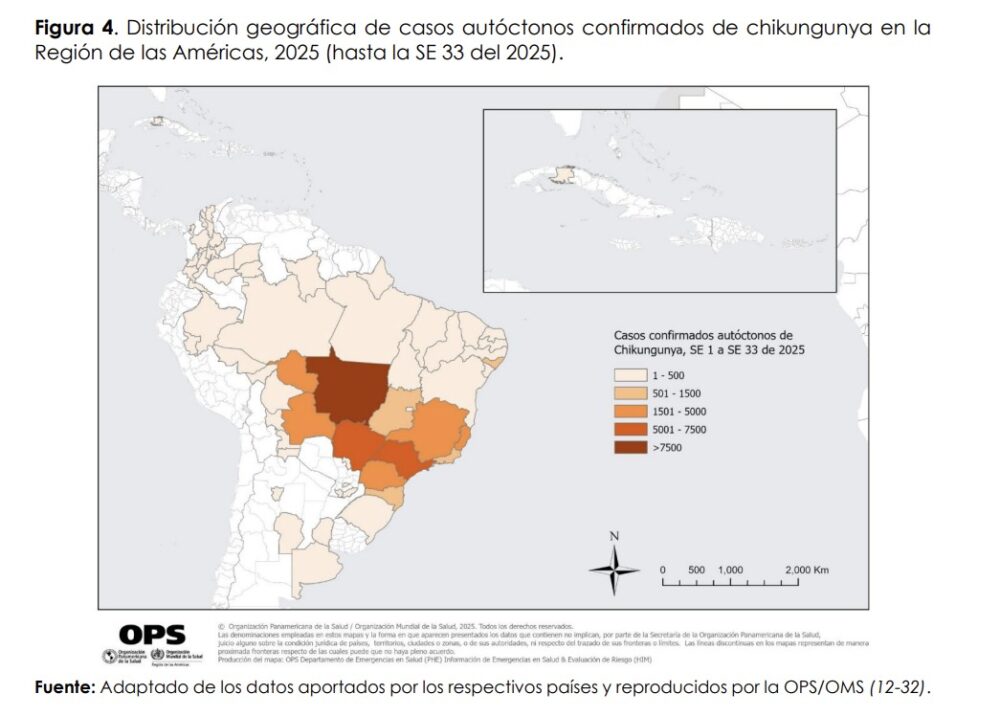
Chikungunya
La enfermedad por virus Chikungunya (CHIKV) es una enfermedad emergente en Latinoamérica y el Caribe, trasmitida por mosquitos del género Aedes. Desde el año 2004, el CHIKV se ha expandido a nivel mundial, provocando epidemias sostenidas de magnitud sin precedentes en Asia y África. Entre los años 2006 y 2010 se detectaron casos importados en varios países de las Américas y, en diciembre 2013 se detectó por primera vez la transmisión autóctona del virus en la Región de las Américas. Hasta octubre de 2014 se habían registrado más de 776.000 casos sospechosos de fiebre Chikungunya en las islas del Caribe y en algunos países de América del Sur; durante el mismo periodo se han atribuido 152 muertes a esta enfermedad.
Desde el año 2004, el CHIK ha expandido su distribución geográfica mundial provocando epidemias sostenidas de magnitud sin precedentes en Asia y África. Actualmente los países afectados con circulación autóctona en América son: Estados Unidos de Norteamérica, Costa Rica, El Salvador, Panamá, Colombia, Venezuela y Caribe, Guyana, Bahamas, Belice, Trinidad & Tobago, Jamaica, Brasil, Guatemala, Nicaragua, Honduras, México, Bermuda, Ecuador, Paraguay y Bolivia.
En Paraguay se confirmó la circulación autóctona en enero de 2015 con un brote iniciado en distrito de Fernando de la Mora, departamento Central, y extendiéndose en dis tritos aledaños además de otros departamentos del país. Su vigilancia resulta crucial para monitorear el riesgo de diseminación a nivel nacional, implementar las medidas de control y realizar el diagnóstico diferencial con Dengue que es endémico en Paraguay.
Oculto (no tocar)
Your content goes here. Edit or remove this text inline or in the module Content settings. You can also style every aspect of this content in the module Design settings and even apply custom CSS to this text in the module Advanced settings.
Casos en Paraguay
Generalidades de la enfermedad
La enfermedad por CHIKV, infecciosa y sistémica, puede cursar en forma aguda, subaguda y crónica.
En raras ocasiones pueden ocurrir formas graves de la enfermedad con manifestaciones atípicas que pueden deberse a efectos
directos del virus, la respuesta inmunológica frente al mismo, o la toxicidad de los medica mentos. Se considera que los individuos muy jóvenes (neonatos) y los adultos mayores, así como la presencia de comorbilidades pueden favorecer el desarrollo de formas más graves.
El embarazo puede considerarse una situación de riesgo, ya que existen reportes puntuales de abortos después de una infección por CHIKV. El riesgo de trasmisión vertical más alto se produce en el periodo intraparto pudiendo alcanzar una tasa de trasmisión vertical del 49%. Los RN nacen generalmente asintomáticos y luego desarrollan fiebre, dolor, rash y edema periférico.
Modo de Transmisión
El principal mecanismo de transmisión es a través de la picadura de la hembra infectada de Aedes aegypti a un huésped susceptible. Estos mosquitos tienen hábitos peri domésticos condicionando la transmisión, predominantemente doméstica, actúan de día, con mayor actividad hematófaga, dos horas después del amanecer y varias horas antes de la puesta del sol. También se han registrado brotes transmitidos por Aedes albopictus. Hay evidencia de la posibilidad de transmisión vertical del CHIKV. No existe evidencia de transmisión por leche materna.
El virus de Chikungunya es un virus ARN que pertenece al género Alfavirus de la familia Togaviridae.
El virus se mantiene en un ciclo que incluye al ser humano y al mosquito del género Aedes (Ae. aegypti y Ae. albopictus). Los humanos son el principal reservorio del CHIKV durante los perio dos epidémicos. En los periodos inter epidémicos, diversos vertebrados han sido implicados como potenciales reservorios (primates, roedores, aves y algunos mamíferos pequeños).
Periodo de incubación y transmisibilidad
El periodo de incubación medio es de 3 a 7 días (rango 1 a 12 días). El periodo de transmisibilidad desde las personas al mosquito de suele durar un máximo de ocho días, desde poco antes del periodo febril hasta el final del mismo (periodo virémico). El mosquito se vuelve
infectivo a partir de 10 días después de alimentarse con sangre virémica y lo sigue siendo el resto de su vida, que en promedio es de 20 días, pero puede sobrevivir hasta 42 días.
Susceptibilidad e inmunidad
Todos los individuos no infectados previamente con el CHIKV están en riesgo de adquirir la infección y desarrollar la enfermedad. Se cree que una vez expuestos al CHIKV, los individuos desarrollan inmunidad prolongada que los protege contra la reinfección.
Definición de caso
Persona que presente fiebre y artralgia o artritis incapacitante de inicio súbito no explicada por otra condición médica.
Pacientes menores de 1 año: que presente fiebre, irritabilidad y/o erupción cutánea.
Considerar también presencia de manifestaciones atípicas de la enfermedad.
Transmisión vertical: En recién nacidos con inicio de sintomatología clínica dentro de los primeros 7 días de vida y antecedentes maternos de fiebre 4 días previos, durante o 3 días después del parto.
Caso Probable por criterio clínico /epidemiológico / laboratorial
Todo caso sospechoso/notificado que cuente con alguna de las siguientes condic¡ones:
– Presencia de IgM en una sola muestra recolectada durante la fase aguda (a partir del serto dia); o post aguda (15 dilas después del ¡nic¡o de los síntomas)
– Seroconversión entre muestras en fase aguda (primera muestra) y post aguda (segunda muestra) o detección de IgG en muestras recogidas de pacientes en fase crónica de la enfermedad, con clínica sugestiva.
*Nexo epidemiológico: Asociación de una persona con síntomas compatibles de la enfermedad con un caso confirmado que sea del entorno famil¡ar, social o laboral u otro rec¡ente (contando desde el inicio de síntomas del caso confirmado por laborator¡o y hasta 21 días)
Fase aguda: desde el inicio de síntomas y hasta 5 a 14 días. La fase tiene un curso de hasta tres semanas.
Fase sub aguda: 21 dias hasta tres meses.
Si los síntomas persisten más de tres meses después del inicio de la enfermedad, se considera instaladala fase crónica.
Ante la imposibilidad de realizar confirmación de laboratorio específico o para casos con resultados de laboratorio no concluyentes, se debe considerar el cierre de caso como, probable por nexo epidemiologico, después de evaluar la distribución geográfica de los casos confirmados y la clínica para la enfermedad.
Todo caso sospechoso de chikungunya que cuente con resultado positivo de:
– Técnicas moleculares de RT-PCR convencional, RT-PCR en tiempo real, Multiplex – PCR
– Aislamiento viral.
Todo caso sospechoso/notificado que cuente con resultado negativo para técnicas moleculares, aislamiento viral o serologías tomado en
fecha correcta de acuerdo con la fecha de inicio de síntomas.
Caso descartado por criterio clínico/eoidemiológico
Todo caso que:
– No cumpla con la deflnición de caso sospechoso.
– Caso sin prueba de laboratorio, cuya investigación clínica y epidemiológica es compatible con otro diagnóstico.
Fuente: RESOLUCION-SG-N°-0184-2025
Flujograma de notificación
Flujograma
Ante la sospecha se notifica a la UER y ésta al PNEV a través del Sistema de arbovirosis. La UER también notificará a la oficina del SENEPA Regional de manera inmediata. El PNEV notificará al SENEPA en un consolidado de manera semanal.
Directrices de laboratorio
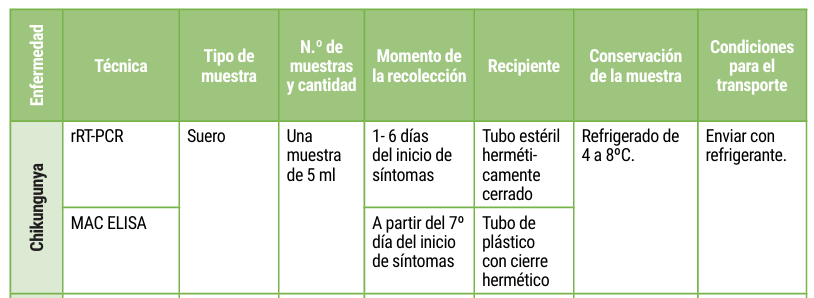
Diagnóstico de laboratorio: se realiza RT-PCR en tiempo real hasta el 6° día de evolución. A partir del 7° día se realiza MAC ELISA.
Recomendaciones para la población
• Información, educación y comunicación a la población sobre la biología del mosquito, el modo de transmisión y los métodos de prevención.
• Eliminar potenciales criaderos como tachos, latas, botellas plásticas, cubiertas en desuso, y proteger mediante tapas los tanques de agua en áreas de mayor riesgo.
• Utilizar telas metálicas en las aberturas de las viviendas, para evitar la entrada de los mosquitos.
• Realizar campañas de eliminación de recipientes inservibles y el tratamiento comunal de basura.
• Utilización de repelentes (N-N dietil toluamida) y telas mosquiteras en áreas y momentos de mayor riesgo.
• Proteger a los enfermos de los mosquitos hasta 5 días después del inicio de síntomas.
• En períodos Inter epidémicos, y como medida de prevención de brotes, se realizan acciones de control de criaderos del vector. y bloqueo de transmisión ante casos sospechosos.
No corresponde ninguna medida de restricción para viajeros, excepto ante comportamientos inusuales. Se recomienda extremar las precauciones individuales cuando se viaja a zonas con circulación viral.
Manejo clínico
No cuenta, sólo aplicar medidas de sostén. Ante la primera consulta, informar al paciente sobre los principales signos y síntomas de la enfermedad y la importancia de la consulta oportuna en caso de que se presente una complicación. La aspirina está contraindicada y se debe tener precaución en la administración de otros antiinflamatorios no esteroides. Se debe considerar crucial realizar el diagnóstico diferencial con Dengue. Consultar en: https://iris.paho.org/handle/10665.2/55125
Documentos técnicos de interés
Ficha de Notificación
Chikungunya
Descargue la ficha Aqui
Enfermedades
Fiebre Amarilla
Malaria
Leishmaniasis Tegumentaria
Chagas
Hantavirus
Leptospirosis
Leishmaniasis Visceral